▼不妊治療専門サイトもご参照ください▼
不妊治療専門サイト|兵庫県加古川の親愛レディースクリニック (kakogawa-art.com)高度不妊治療
Assisted Reproductive Technology
高度不妊治療(Assisted Reproductive Technology)とは、体外受精、顕微授精、胚凍結、融解胚移植を行い、妊娠を目指す治療です。 患者さま一人ひとりに最適な治療法を提案できるよう、当院では様々な治療薬、医療技術を準備しております。
初めて高度不妊治療を受けられる方には、ARTセミナーへの参加と自己注射指導への参加をお願いしております。ARTセミナーでは、「高度不妊治療へのstep upを考慮すべきタイミング」、「体外受精・顕微授精・胚移植の治療内容」、「実際にどれくらいの来院日数が必要か」などを丁寧に説明します。また、説明会終了後、個別の質問にも対応致します。
体外受精/顕微授精を推奨するケース
| 体外受精/顕微授精の適応者 |
|
|---|
絶対的な適応として、卵管性不妊(両側の卵管閉塞・卵管水腫)、免疫性不妊(抗精子抗体陽性)、男性不妊(精液所見不良・無精子症)などがあげられます。しかし、現実的にはこれらの原因はそう多くありません。むしろ、原因不明であっても、年齢・不妊期間・これまでの治療期間(一般不妊治療の限界)・ご夫婦の希望などから複合的に推奨されることがほとんどです。
体外受精/顕微授精の流れ
8つのstepからなります。(各stepの詳細はARTセミナーにて説明させていただきます。)
よりよい受精卵を多く得るために
当院では、一定以上の確証がある卵子の数や質を向上させる検査を行い、サプリを必要に応じて処方します。
ビタミンD・DHEA
採血を行い、不足している場合は適正値まで改善させることで、卵の数や質を向上させる効果があります。
メラトニン・レスベラトロール
抗酸化作用のあるサプリで、良質な受精卵獲得率が上がるという報告があります。
必要に応じて、下記の技術も駆使して妊娠を目指します。
タイムラプス胚培養(先進医療)
胚培養には、「子宮内と同じように胚を育てる」「胚の受精・成長を観察する」という2つの視点があります。 胚を育てる培養器は、体内に近い環境を保つことが大切です。しかし、従来の培養器では、受精・成長の確認のたびに培養器から取り出さねばならず、胚にストレスをかけていました。また、ストレスを減らすために限られた時点でしか観察ができませんでした。
当院では、培養器から取り出さずに胚の培養と観察が可能なタイムラプス胚培養を導入しています。これにより、受精卵に優しい環境で培養を行うことが可能となっています(複数のクリニックから、胚盤胞到達率が約10%向上するとの報告があります)。
タイムラプスとは、1つ1つの胚を一定の間隔で写真に撮り、それらを繋ぎ合わせて動画のようにする技術で、これまで観察できなかった、受精から胚盤胞ができるまでの一連の変化を観察することが可能になりました。
今まで行われていた観察よりも多くの情報が得られるため、複数の胚が凍結できた場合は、これらの情報をもとに良好な胚を選ぶことができるため、妊娠率の向上が期待できます。
IMSI(先進医療)
顕微授精の精密な精子選別方法の1つです。一般的な顕微授精では400倍で使用する精子を選択しています。IMSIでは、より倍率の高い1,000倍以上で精子頭部を拡大することで(精子頭部の空胞の有無などを観察)、より詳細に精子の形態を判別することが可能となり、胚発生の改善や妊娠率の向上等が期待できます。
PICSI(先進医療)
顕微授精の精密な精子選別方法の1つです。DNA損傷の少ない成熟した精子は、ヒアルロン酸に吸着する性質があります。PICSIによって成熟した精子を選別することで、胚盤胞到達率の改善、流産率の改善が期待できます。
ZyMot法(膜構造を用いた生理学的精子選択術・先進医療)
ZyMōtスパームセパレーターとは、従来法のような遠心分離は行わず、精子自らの運動性をもって良好な精子を選別する方法です。遠心分離では物理的に精子DNA損傷が生じるリスクがあります。ZyMot法では遠心分離を経ずに精子を回収できるためにDNA損傷の少ない精子を選択し、良好胚盤胞到達率上昇や流産率低下が期待されます。
(最近では、敢えて遠心分離と併用することが更に良好な結果を得られるという報告もでてきています)
透明帯除去培養法(ZPF・自費診療)
透明帯除去培養法(ZPF)は、受精卵の分割が開始する前(限られた2-3時間)に、透明帯から胚本体を分離して、胚培養を行う技術です。胚発生が不良な(良好胚盤胞を得られない)原因として、胚本体が透明帯に強く癒着しているケースがあります。癒着が強いと、分割時に胚本体が損傷しやすく(フラグメンテーションが多量に発生する)、初期胚(分割胚)のグレードが4.5ばかりになります。グレード4.5の胚はその後の胚発生も不良で、胚盤胞に到達しないことが多く、到達しても低グレードで妊娠に至らないことが多いです。
ZPFでは、分割前に胚本体を透明帯から分離する事で、分割時の胚本体の損傷を抑える(フラグメンテーションの発生を抑える)可能性が期待されています。
今までにない革新的な方法で、とんでもなく改善することもある一方で、結果がまったく改善しないことも多いようです。
当院では、該当する難症例に適用することがあります(患者様の同意の上で)。
また、自費診療ではご希望される方に、1個11,000円(準備費11,000円)で実施することも可能です。
polscope法(先進医療ではありません。必要な状況の方には無料で行っております)
Polscope法は、卵子の成熟度を正確に判断し、最適なタイミングで顕微授精(ICSI)を行う方法です。また、卵子内の紡錘体(染色体を引き継ぐ大切な構造)の位置を確認できるので、顕微授精の際に針で紡錘体を傷つけるリスクを減らすことができます。
何回かICSIを行っても妊娠しない場合や、抗セントロメア抗体が陽性の方に有効であるとの報告があります。
卵子活性化法(保険では2回目以降のICSIで実施可能)
顕微授精の受精率が低い場合に用いる技術の1つです。Caイオンを多く含む培養液を用いることで受精の際におこる卵子活性化を補助します。
よりよい着床率のために
高濃度ヒアルロン酸含有培養液(2回目以降の保険胚移植で実施可)
胚融解~胚移植操作で、ヒアルロン酸を高濃度に含む培養液を用いることで着床率の上昇が期待されます。
アシステッド・ハッチング(AHA)(凍結胚移植の場合は、1回目の保険胚移植から実施可)
胚(受精卵)は透明帯の殻を破って出てきた(ハッチング= 孵化)もののみが着床できます。AHAとは、移植前の胚の透明帯を薄くして一部に切れ込みをいれることでハッチングを助ける操作で、着床率の上昇が期待できます。
SEET法(子宮内膜刺激法・先進医療)
SEET液は、胚培養にて胚盤胞が浸っていた培養液をSEET液と呼びます。SEET液には、受精卵が成長する過程に排出される伝達物質が含まれていると考えられています。凍結胚盤胞を移植する2~3日前に、このSEET液を子宮内に注入して子宮内膜の環境を整えてから移植することで、着床率の向上が期待できます。
二段階胚移植(先進医療)
胚盤胞を移植する2日前に、初期胚を移植する方法です。つまり1周期に初期胚1個と胚盤胞1個の合計2個の胚を移植することになります。
最初に移植した初期胚が子宮内膜に作用し、着床の準備を進めることで、その後に移植する胚盤胞の着床率が上昇すると考えられています。
ただし2個の胚を移植するため、双子になるリスクがあります。
スクラッチ法(先進医療)
子宮内膜スクラッチング法とは、胚移植を行う予定の前周期で黄体期の子宮内膜を軽く擦過します。その機械的刺激による内膜の修復過程でサイトカインや成長因子が放出されることで、脱落膜化が促進されたり、子宮内膜の創傷治癒過程において幹細胞を活性化し、子宮内膜の機能が高まり着床率の情報が期待されます。
G-CSF法(自費診療)(16500円)
着床現象は炎症反応を伴うため、子宮内は軽い炎症状態の方が好ましいといわれています。炎症性サイトカインであるG-CSF(顆粒球コロニー刺激因子)を子宮内に注入することで、軽い炎症を惹起させ、子宮内膜を厚くしたり、着床環境の改善効果、着床率の上昇が報告されています。
主なリスク、副作用は、胚移植同様で子宮内に注入するカテーテル操作による、出血、感染があげられます。
着床不全検査/不育症検査
慢性子宮内膜炎
子宮内細菌感染による慢性子宮内膜炎の状態だと、着床率が大きく低下します。反復着床障害の方の1/3に見つかるといわれており、内膜生検+特殊免疫染色で診断し、抗生剤で治療します。しっかりと治癒できたことを再検査で確認できれば着床率は改善します。当院では良好胚を2-3回移植しても妊娠しない時に提案することがあります。
子宮内フローラ(子宮内細菌叢検査2・先進医療)
子宮内の環境は、乳酸菌が多い方が妊娠率が良いことがわかっています。子宮内の細菌の構成バランスが良くない場合は、悪玉菌を抗生剤で減らし、ラクトフェリンやプロバイオティクスなどのサプリメントで善玉菌(乳酸菌)を増やす治療を行います。
PRP療法(PFC-FD療法)
子宮内膜が十分な厚さにならない、反復着床不全などの難治性不妊に対する治療法です。自身の血液から抽出した高濃度の血小板に含まれる成長因子を子宮内に注入する方法で着床不全が改善する可能性があります。血小板由来の成長因子は、細胞の成長を促す物質や免疫にかかわる物質を含みます。これらにより期待される効果で、子宮内膜が十分に厚くなる、受精卵が着床しやすくなると報告されています。
不育症
不育症に関しては、統一された検査項目・診断基準・治療法は定まっていません。
当院では、「不育症に関する提言2021」や有名な不育症専門施設の基準値などを参考に、検査項目・基準値・治療法を設定しています。
不育症に関する提言2021の「推奨検査・選択検査」を網羅する検査項目をスタンダードプランとして推奨しています。
・基礎検査(抗核抗体・LA・PT・APTT)
・抗リン脂質抗体症候群(抗PE抗体IgG/IgM・抗CL-β2GPIIgG/IgM・抗CL抗体IgG/IgM)
・凝固因子(第Ⅻ因子・プロテインC活性・プロテインS活性・抗TPO抗体・NK活性、Th1 / Th2)
・夫婦の染色体検査、Th1 / Th2などもご希望に合わせて検査できます。
ERA / ERPeak(着床の窓)
子宮内膜が受精卵を受け入れられる期間はある程度短いと言われており、それを「着床の窓」と呼びます。子宮内膜胚受容能の遺伝子発現パターンを解析することで、着床の窓にズレがないか、より良い移植タイミングはいつ頃なのかを調べます。また当院では検査結果とその他の因子を勘案することで最適な胚移植時期を提案することもあります。
治療実績
2021年1月~2022年12月の治療成績です。
2020年以前の治療成績は院内の掲示をご覧ください。
妊娠率
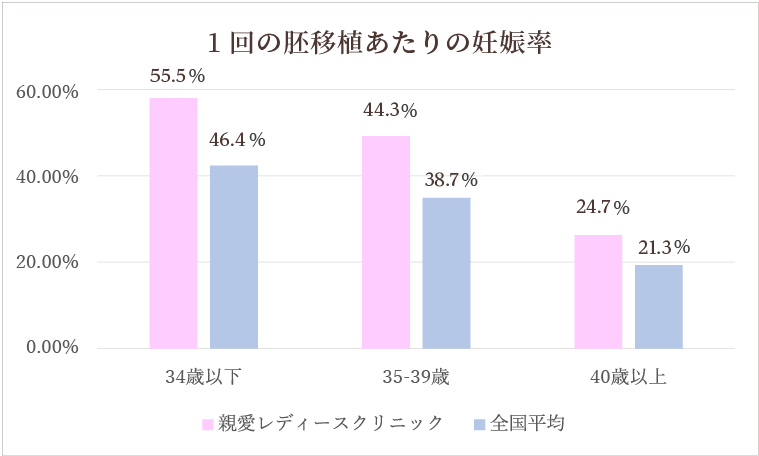
日本産科婦人科学会によるARTデータブック2021との比較。いずれの年代でも全国平均を上回る妊娠率となっています。
採卵1回あたりの成績
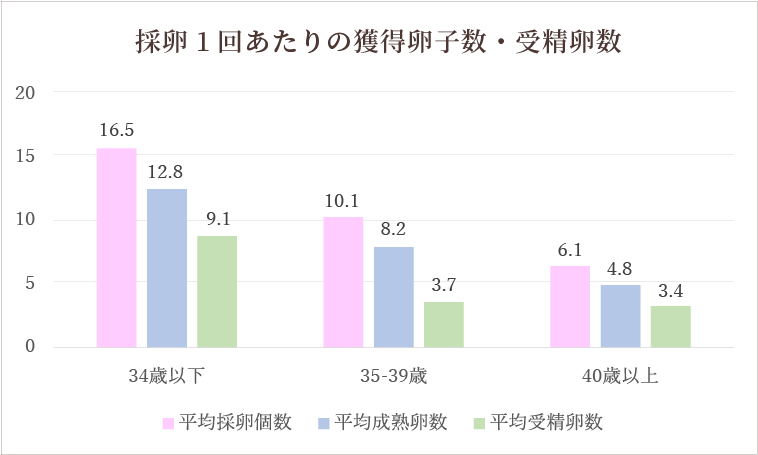
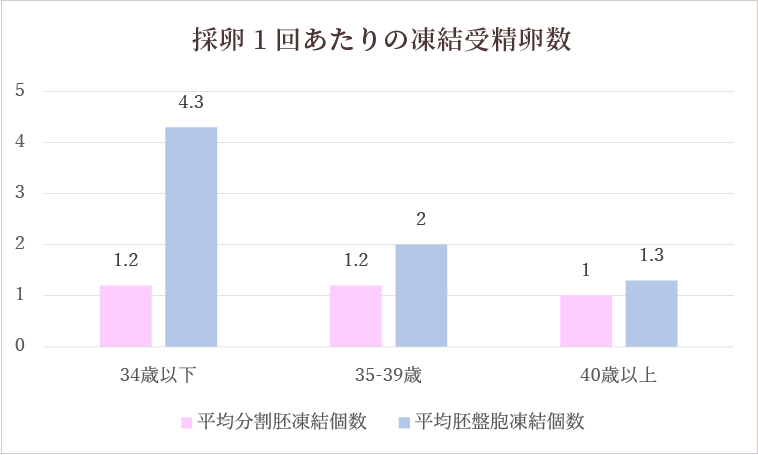
当院では、原則として受精卵を3日間培養した分割胚を1個凍結し、残りを5-6日間培養する胚盤胞を目指す方針としています。
受精率
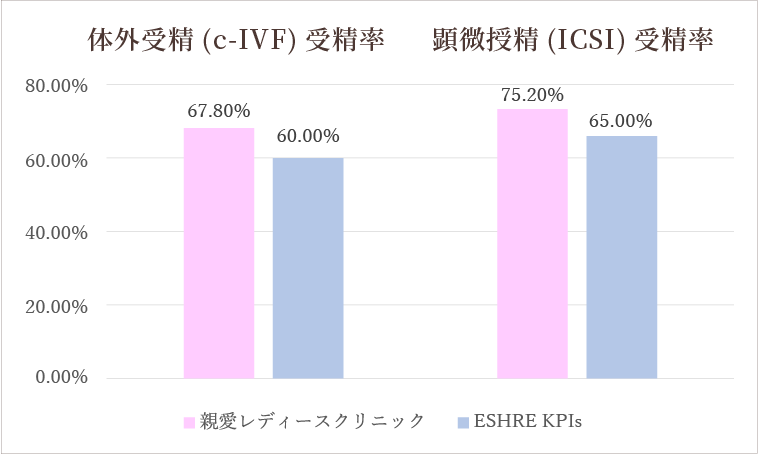
ESHRE(ヨーロッパ生殖医学会)は培養成績の評価項目としてKPIs(Key Performance indicators)を提唱しており、そのKPIsの基準値との比較です。 全ての方に顕微授精が必要なわけではありませんが、当院の顕微授精は高い受精率ですので、採卵個数が多い方には初回から体外受精と顕微授精を半々にすることをお勧めしています。
胚盤胞到達率
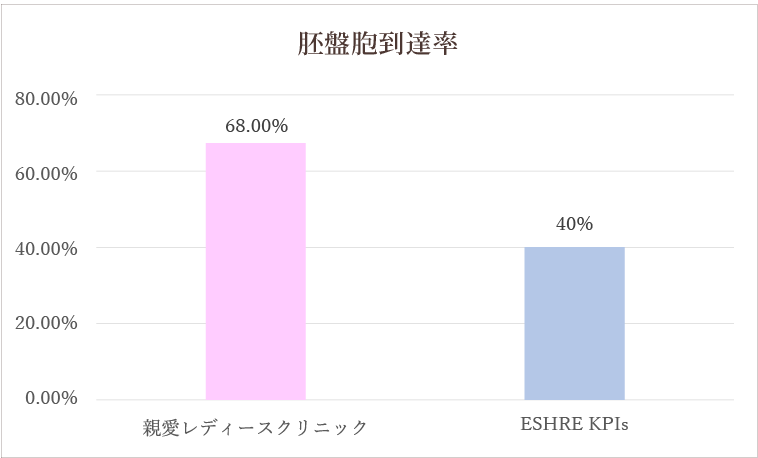
受精卵を5-6日目培養したものを胚盤胞と呼びます。胚盤胞は分割胚よりも妊娠率が高く、当院では5.6日目に胚盤胞となったものを凍結保存しています。ESHRE KPIsと比較してますが、ESHREは5日目に到達したもののみで胚盤胞到達率を算出しているので、単純比較はできませんが、十分に高い数値といえます。
ご予約のご案内Reserve
当院は完全予約制をとっております。
初めて来院される方、再診の方ともに、予約の上、ご来院をお願いします。
web予約システムを導入しておりますので、24時間いつでも下記より診療予約が可能です。
当日予約、予約困難な場合は、079-421-8811(予約専用・お電話受付時間:9:30~12:30/16:00~19:00)でも予約を承ります。
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 |
|---|---|---|---|---|---|---|
| 9:30~12:30 | ||||||
| 16:00~19:00 |
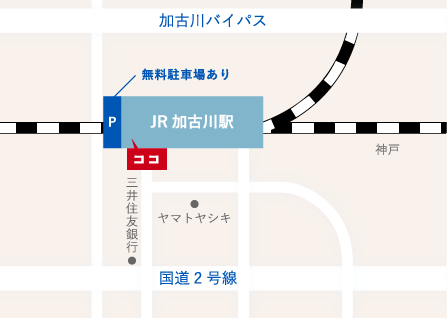
お車でお越しの方
加古川バイパス・加古川ランプを降りて南に500m。
クリニック横に契約駐車場(タイムズ)がございます。
無料でご利用いただけます。
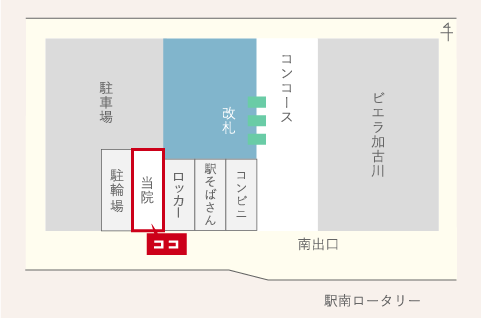
電車でお越しの方
JR神戸線加古川駅 ビエラ加古川内
加古川駅南出口を出て、西側へ徒歩1分。


